糖尿病網膜症は、糖尿病3大合併症の一つです。糖尿病患者数は予備軍も含めると2000万人といわれています。成人での失明の大きな原因疾患となっています。進行するまで自覚症状に乏しく、かなり進行した状態で発見されることもあります。糖尿病と診断された時から定期的な眼科の検査を受け、糖尿病と眼科の治療を適切に続けていれば進行を防ぐことが出来ます。
原因
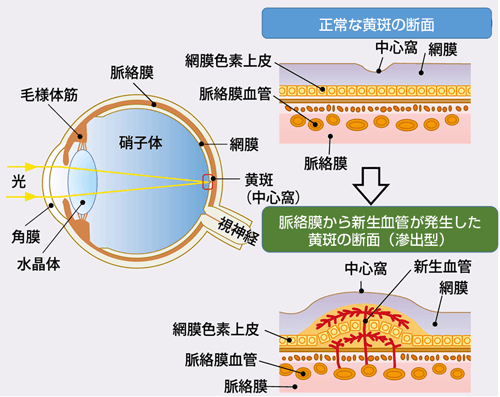
糖尿病による高血糖が続くと、毛細血管に大きな負担がかかり、傷つき詰まり網膜に出血やむくみを起こします。
症状
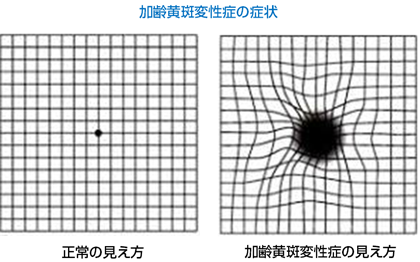
初期では自覚症状がありませんが、進行してくると硝子体出血や黄斑部の浮腫がおこり、視力低下やものが歪んで見えるようになってきます。
治療
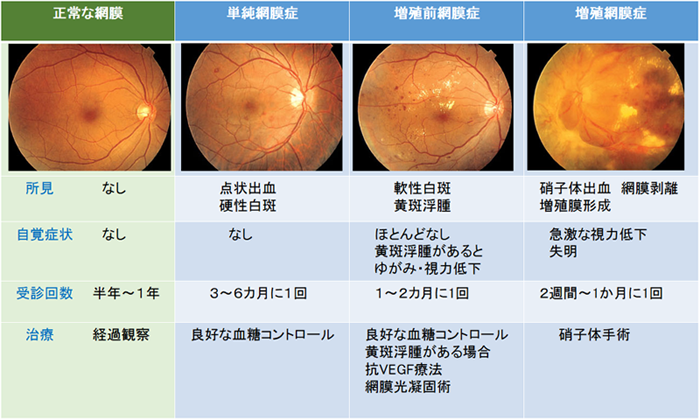
糖尿病網膜症がない段階では6か月に1回の眼底検査を定期的に行い網膜症の進行がないかどうかチェックをします。
単純網膜症の段階では主に糖尿病の内科的治療(血糖コントロール)を行います。眼科的な治療は必要になることはほとんどありませんが、3~6か月おきに定期的な眼底検査を行います。血糖コントロールが安定してくると、単純網膜症の出血などは改善することがあります。
増殖前網膜症の段階では、網膜の血管が詰まり虚血部分(血液が流れず、網膜に酸素が行き届いていない部分)が出てくることがあります。その場合はレーザー光凝固術を行います。また、網膜の黄斑部分に浮腫(糖尿病黄斑浮腫)を伴う場合には、抗VEGF薬の硝子体注射を行う場合があります。
増殖網膜症の段階では、網膜の虚血部分に新生血管が伸びてきます。新生血管はもろく出血しやすいため、硝子体出血を起こすと急激な視力低下や飛蚊症を自覚します。少量の出血の場合は、内服などで経過観察し自然吸収を待ちます。出血が吸収されない場合には、硝子体手術をします。
また、新生血管から漏れ出た成分で増殖膜が形成され、網膜を引っぱることで網膜剥離になることがあります。この場合にも硝子体手術をします。手術により完全な視力回復は難しいこともあります。
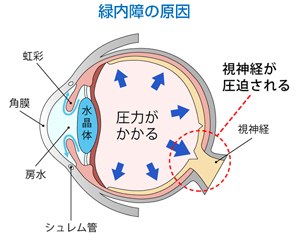
増殖網膜症では網膜の虚血が進むと、眼の前の部分にも新生血管が伸びてきて目の中の水(房水)の流れを悪くするために眼圧が上昇し緑内障(新生血管緑内障)になることがあります。その場合は、点眼治療、内服治療、緑内障手術を行います。
新生血管緑内障による視野障害で失明することもあります。
*レーザー治療(網膜光凝固)、抗VEGF治療(硝子体注射)、手術療法が必要になる場合は提携医療機関にご紹介させていただきます。
*糖尿病網膜症はかなり進行するまで自覚症状がないことがほとんどです。目には何も症状がないからと放置しておくと、失明するリスクの高い病気です。内科の血糖管理と眼科が連携をとって治療にあたることがとても大切です。当院では、糖尿病内科と眼科が併設されており、同日に内科と眼科を受診することも可能ですので、ご相談ください。